Динамика иммунных клеток в крови пациентов с тяжёлой астмой после лечения меполизумабом и дупилумабом
Тяжёлая астма, устойчивaя к стандартной терапии, остаётся серьёзной клинической проблемой. Пациентам с такой формой могут помочь моноклональные антитела, направленные на ключевые звенья воспаления, однако их влияние на популяции циркулирующих иммунных клеток остаётся малоизученным. Исследователи из Швеции проанализировали состав лимфоцитов в крови пациентов с тяжёлой астмой, лечившихся меполизумабом или дупилумабом. Выяснилось, что у них увеличивается число иммунных клеток с пониженной экспрессией рецепторов, отвечающих за миграцию в ткани — это может уменьшать воспаление в дыхательных путях, но одновременно создаёт риск рецидива после отмены терапии.
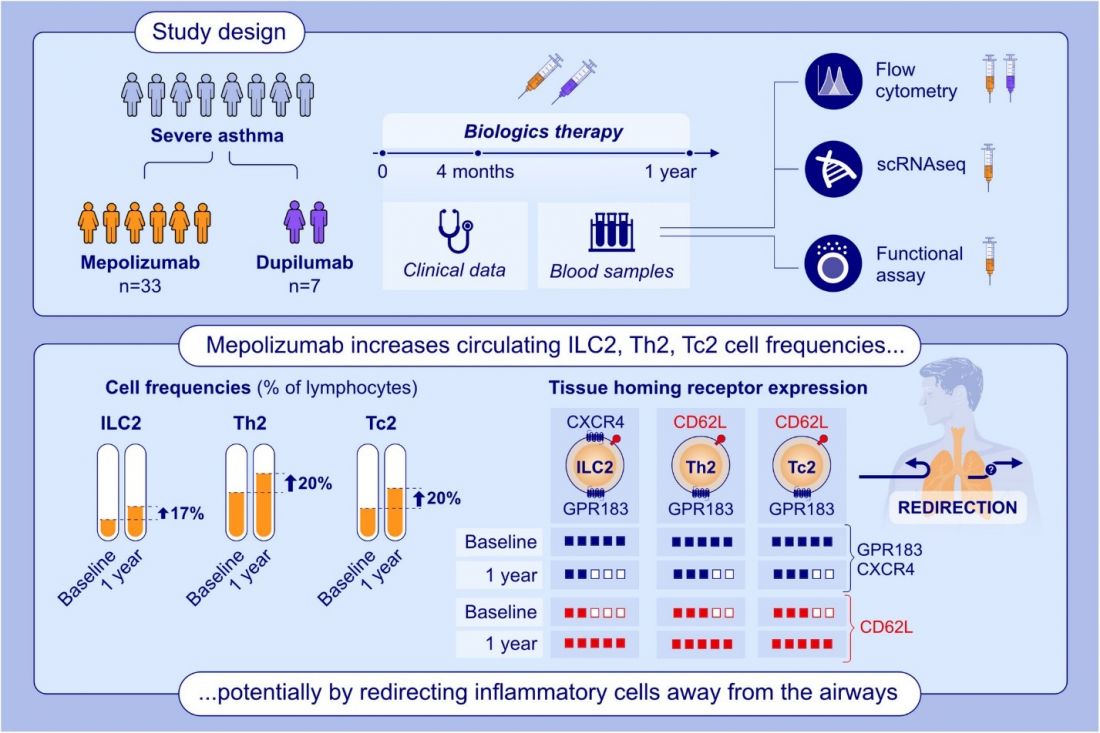
Статья, опубликованная в журнале Allergy, представляет собой исследование, посвящённое динамике Т2-лимфоцитов у пациентов с тяжёлой астмой, получающих терапию моноклональными антителами. Используя высокопараметричный проточный цитометрический анализ, авторы изучили изменения в популяциях Т2-лимфоцитов в периферической крови 40 пациентов до начала лечения и через 4 и 12 месяцев после назначения меополизумаба (n = 33) или дупилиумаба (n = 7).
У некоторых пациентов дополнительно провели РНК-секвенирование одиночных клеток и функциональные тесты после стимуляции иммунных клеток.
Оба препарата снизили частоту обострений, уменьшили дозы пероральных стероидов и улучшили контроль астмы и качество жизни. Общий уровень лимфоцитов в крови оставался стабильным. При терапии меполизумабом выросло число врожденных лимфоидных клеток 2 типа (ILC2), Т-хелперов 2 типа (Th2) и цитотоксических Т-клеток 2 типа (Tc2)[EL1] ; при дупилумабе — только ILC2. Анализ выявил увеличение субпопуляции ILC2 с низкой экспрессией CD117 и изменённым профилем миграционных рецепторов, что указывает на их перемещение в лимфоидные ткани. Th2 и Tc2 клетки преимущественно имели фенотип центральной памяти, что свидетельствует о снижении миграции Т-клеток в ткани, включая дыхательные пути.
РНК-секвенирование показало снижение экспрессии рецепторов, отвечающих за хемотаксис в ткани (например, CXCR4 у ILC2 и GPR183 у всех трёх типов клеток). Снизилась продукция провоспалительных липидных медиаторов (простагландин D2 и лейкотриен Е4). Вместе с тем повысилась экспрессия транскрипционных факторов AP-1, указывающая на готовность к активации. Функциональные тесты подтвердили, что после года лечения лимфоциты активнее продуцировали провоспалительные цитокины IL-5 и IL-13 при стимуляции.
Таким образом, меполизумаб и дупилумаб изменяют структуру циркулирующих лимфоцитов второго типа у пациентов с тяжёлой астмой, повышая число клеток центральной памяти (Central Memory T cells) среди Th2 и Tc2 клеток (основное место пребывания — лимфатические узлы и другие лимфоидные ткани) и снижая количество клеток с рецепторами тканевого хемотаксиса. Это, вероятно, отражает перераспределение воспалительных клеток из тканей в кровь, снижая воспаление дыхательных путей. Однако наличие высокофункциональных драйверов воспаления в крови после терапии объясняет риск рецидива при её отмене.
«Нас удивило, что количество воспалительных клеток в крови выросло, а не уменьшилось, — отмечает первый автор Лоренц Вирт из Каролинского института. — Это может объяснять возвращение воспаления при снижении доз или прерывании лечения. Важно понять долгосрочные иммунологические эффекты этих препаратов».
Авторы подчеркивают необходимость лонгитюдных исследований, сравнивающих клетки крови и тканей дыхательных путей при терапии, чтобы подтвердить связь между снижением воспаления в тканях и ростом клеток в крови. В дальнейшем стоит изучить возможности воздействия на миграцию иммунных клеток для улучшения лечения тяжёлой астмы.
Источник: https://onlinelibrary.wiley.com/doi/10.1111/all.16633